O Registro Eletrônico de Saúde, intercâmbio eletrônico de dados e inteligência artificial aplicada são, sem dúvida, as grandes revoluções da Saúde Digital. Os grandes desafios na implementação desses recursos marcam um ponto de inflexão para a assistência médica.
Por Rocío Maure
O potencial da saúde digital não tem limites, mas implica um grande empenho por parte das instituições, profissionais técnicos e profissionais de saúde. Se a tecnologia está disponível, resta apenas conhecê-la a fundo e analisar a melhor forma de utilizá-la a nosso favor.
Várias palestras do Connect Day 2022, evento organizado pela Philips, priorizaram esse aspecto. Por um lado, enquanto os registros eletrônicos de saúde (RES) são cada vez mais adotados em todo o mundo, estudos de implementação têm mostrado que há resistência ou dificuldades em usá-los na prática. Para enfrentar esse desafio, foram compartilhadas as melhores práticas para sua adoção, as vantagens da Computação para Diagnóstico, a importância de basear plataformas na nuvem e as possibilidades de inteligência artificial (IA) em operações hospitalares e cuidados de saúde.
O registro eletrônico de saúde
«O objetivo de nossa pesquisa é aprender as lições de outros hospitais», explicou Eder Lagemann, diretor de pesquisa da KLASResearch, sobre o trabalho que realizam em todo o mundo e no qual mais de 375 instituições de saúde representam mais de 1.000 hospitais.
“Quando há um problema com o RES, muitas vezes ele é apontado para o fornecedor, que tem parte da responsabilidade pelo sucesso da implementação, mas o maior impacto é no usuário. Por isso, devemos ajudar esse usuário», disse Lagemann, para quem os 3 pilares que fazem a diferença na experiência do usuário são a responsabilidade compartilhada entre o departamento de TI e os profissionais de saúde, a formação contínua e o atendimento às necessidades do usuário.
«58% dos profissionais de saúde disseram que gostariam de ter mais treinamento. Esse dado é importante porque muitas vezes não queremos incomodar os médicos, mas é necessário», insistiu.
O especialista forneceu as seguintes recomendações:
. Estabeleça um mínimo de 5 horas de treinamento para um novo médico e 3-5 horas por ano após o treinamento inicial.
. Certifique-se de que o formador tenha um perfil semelhante ao da pessoa que recebe a formação. «Um médico deve formar outro médico, uma enfermeira a outra enfermeira, porque são eles que conhecem o trabalho específico que precisa ser feito – e devem ter experiência na área.
. O conteúdo do treinamento deve abordar um fluxo de trabalho baseado em exemplos reais, focado em cada especialidade.
. O treinamento deve ser focado na eficiência, não nas funções do RES.
. Gerar equipes de trabalho orientadas para o treinamento. Idealmente, deve haver de 2 a 4 médicos contratados de TI para cada 1.000 médicos usuários, continuando a trabalhar em suas áreas de especialidade, pois suas funções técnicas não devem ser exclusivas.
. Garantir a colaboração entre o departamento de TI e o corpo clínico, ter um canal aberto para feedback e atender às necessidades dos usuários.
A satisfação das organizações é maior quando os sistemas de RES possuem alto grau de customização. A pesquisa constatou que 66% dos médicos têm pouca ou nenhuma customização do sistema Philips, «isso equivale a comprar um smartphone e deixar todas as configurações de fábrica», ilustrou Lagemann.
A Informática para Diagnóstico
A Philips investe na nuvem desde 2013 e conta com um grupo de 450 engenheiros e cientistas de dados globalmente dedicados exclusivamente a essa área. «Muitos países têm regulamentações de privacidade de dados muito específicas, então eles usam a base do Amazon Web Services, mas a Philips é responsável por cumprir todas as regulamentações pertinentes», explicou Thierry Verstraete, líder de desenvolvimento de negócios da Philips.
O especialista destacou o desenvolvimento de módulos que agilizam o processo; uma abordagem que permite aos usuários trabalhar na mesma página inicial para acessar os módulos que cada especialidade precisa.
O objetivo é otimizar fluxos de trabalho e facilitar o trabalho dos profissionais de saúde. Um exemplo é o caso da radiologia: como a cada ano há menos profissionais dedicados a essa área, é necessário otimizar suas tarefas para priorizar as radiografias que devem ser tratadas primeiro.
Tomando como referência a plataforma digital Philips HealthSuite, o especialista descreveu a evolução da experiência do usuário para os radiologistas. «Graças ao gerenciador de fluxo de trabalho inteligente, o profissional pode navegar na plataforma e identificar os estudos que precisam de interpretação e relatórios».
Esses tipos de ferramentas representam uma mudança de paradigma: o sistema busca o radiologista mais adequado com base no perfil profissional, subespecialidade ou disponibilidade, entre outros fatores.
«O projeto também contempla uma suíte cardíaca que, por exemplo, poderá realizar uma análise quantitativa completa em apenas 20 minutos», disse Verstraete, acrescentando que com a implementação da IA, a plataforma permite extrair relatórios preliminares e automatizar a redação do relatório a partir de processamento de linguagem natural (NLP).
«Atualmente, existem algoritmos disponíveis no mercado que oferecem análises quantitativas e podem ser incluídos no relatório, para economizar tempo do radiologista», concluiu o referente dessa solução.
A inteligência artificial na saúde
No entanto, Bodo Wiegand, chefe de estratégia e inovação médica, alertou que «a IA não é uma solução em si, mas deve estar conectada a dados e a um ser humano». O referente da Philips afirmou que a IA só funciona se for combinada com um vasto conhecimento clínico e que embora este recurso esteja cada vez mais difundido, existe um profundo desconhecimento do seu atual alcance e estado de implementação.
Para ilustrar as diferenças, Wiegand citou o Apêndice S da American Medical Association (AMA) e distinguiu entre IA assistida (detecta dados, mas requer interpretação humana), IA aumentada (analisa dados, mas também requer interpretação humana) e IA autônoma (interpreta automaticamente os dados e faz um diagnóstico). A maioria das soluções disponíveis, são baseadas nas duas primeiras categorias.
Atualmente existem vários desafios que incluem IA, mas definitivamente o principal desafio é o sistema de pagamento. O modelo de negócios de IA é inédito. «Como podemos calcular o custo se o mercado se voltar para um modelo de assinatura? Essa modalidade é nova para os reguladores e eles também não estão em condições de estabelecer a vida útil dessa tecnologia», explicou Wiegand.
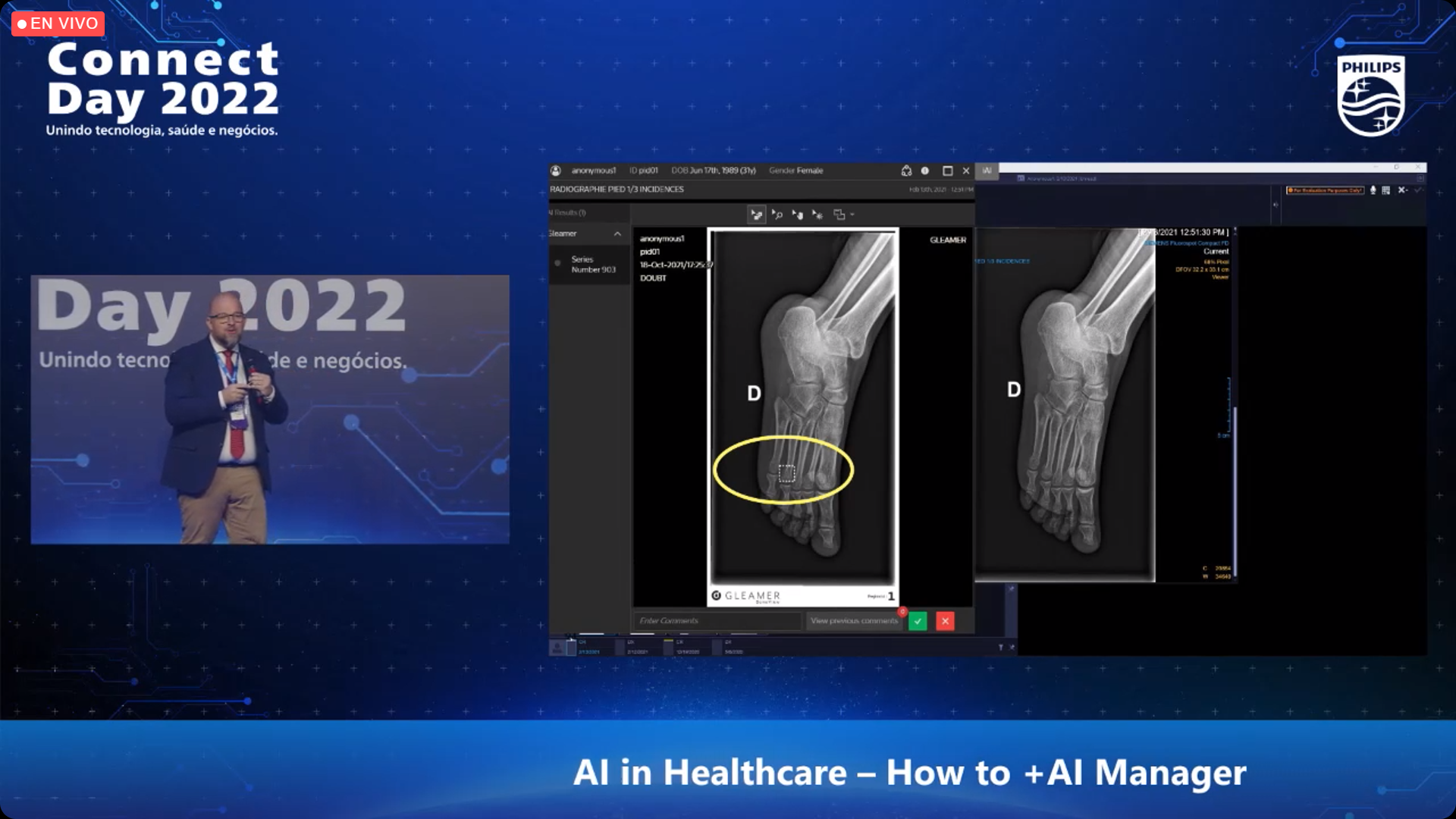
Por sua vez, Thierry Verstraete explicou que, em um mercado que está crescendo a passos de gigante, já existem 200 aplicativos de imagens clínicas com IA disponíveis e aprovados. Então, para centralizar todas essas opções, a Philips criou o AI Manager; um único ponto de integração para armazenar e executar vários aplicativos de IA. «É uma loja de aplicativos na nuvem para buscar todos os algoritmos disponíveis e aprovados pelas regulamentações de cada país. Tal como acontece com o modelo de negócio Android ou iOS, o preço aparece e a partir daí podem ser subscritos».
Como afirmou Wiegand, o fator humano é essencial para o uso da inteligência artificial, mas essa ferramenta está revolucionando o atendimento clínico. A Vestraete também convidou instituições latino-americanas interessadas em colaborar com este projeto e melhorar o desenvolvimento futuro a entrar em contato com a Philips para discutir possíveis alianças.
A tecnologia já está disponível, agora está nas mãos das organizações de saúde usá-la a seu favor e melhorar cada vez mais a experiência do paciente.